近日,一位青年女性1型糖尿病患者因擅自停药三个月,出现严重糖尿病性酮症酸中毒,经我院肾病内分泌科紧急抢救,目前已脱离危险,正在康复中。借此病例向广大糖尿病患者发出警示:切勿擅自调整治疗方案。
该患者为青年女性,确诊为1型糖尿病1年。在未咨询医生的情况下,自行中断胰岛素治疗长达3个月。1周前,她开始出现明显口渴、乏力症状,但未予重视。直至症状加重,被紧急送往我院。
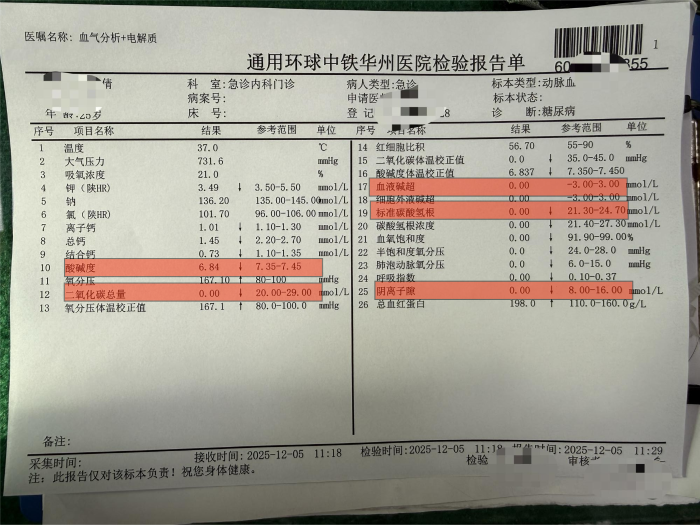
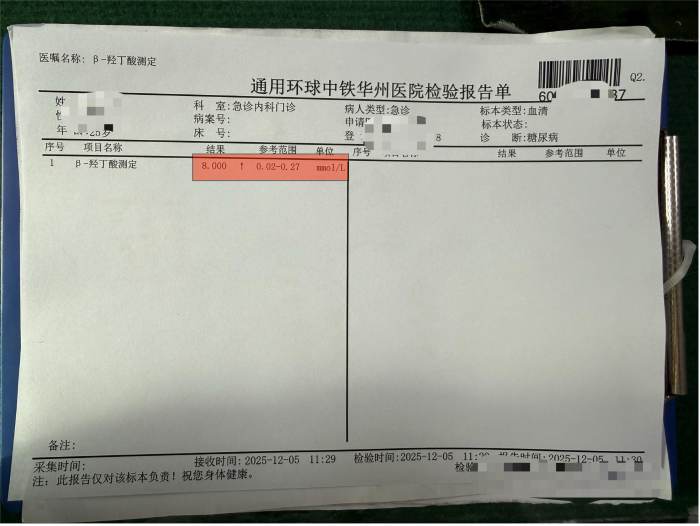
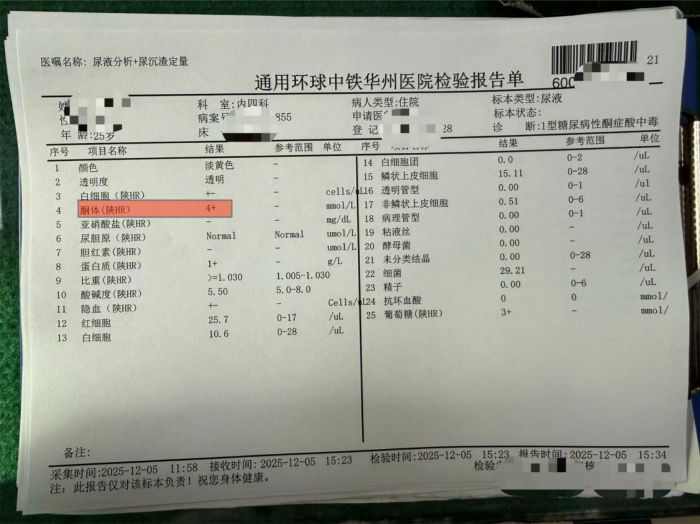
患者入院时精神萎靡,呈现典型的“深大呼吸”(库斯莫尔呼吸),呼出气体带有明显的烂苹果味(丙酮气味)。急诊检查结果显示:随机血糖高达25.7mmol/L(正常餐后两小时血糖应低于7.8mmol/L);血气分析提示血液酸度已达危急值(pH 6.84,正常值7.35-7.45),碱超与碳酸氢根指标严重低于检测下限;血酮体(β-羟丁酸)高达8mmol/L(正常<0.3mmol/L);尿酮体4+。这些指标明确指向了糖尿病急性严重并发症——糖尿病性酮症酸中毒,随时可能危及生命。
肾病内分泌科抢救团队迅速启动应急预案,立即为患者建立多路静脉通道,争分夺秒开展抢救。治疗核心围绕快速补液以恢复有效循环血量、小剂量胰岛素静脉泵入平稳降糖、严密监测并纠正电解质(尤其是钾离子)紊乱等方面展开。期间,对患者的血气分析、电解质、血糖及酮体水平进行动态、密集监测,根据实时数据精细调整治疗方案。
经过紧张有序的抢救,患者血液酸碱平衡及电解质紊乱得到有效纠正,血糖稳步下降,酮体逐渐清除,深大呼吸及烂苹果味消失,神志转清。复查各项指标显著改善,标志着此次酮症酸中毒已成功纠正。目前,患者生命体征平稳,正在接受进一步的血糖调控与糖尿病健康知识教育。医疗团队将帮助其建立长期、规范的管理方案,以防止类似事件再次发生。
肾病内分泌科蒲改元副主任医师指出,糖尿病酮症酸中毒是糖尿病最常见且凶险的急性并发症之一,常见诱因包括感染、创伤、手术,以及像本例患者一样的胰岛素治疗中断或不适当减量。对于1型糖尿病患者而言,胰岛素是维持生命的必需品,擅自停用极易在短时间内诱发严重酮症酸中毒,导致昏迷、多器官功能衰竭甚至死亡。
我们再次呼吁:糖尿病患者务必遵从医嘱规范治疗,定期监测血糖,切勿自行更改用药方案。如出现“三多一少”症状加重(多饮、多尿、多食、体重减轻)、或新出现恶心呕吐、腹痛、乏力、呼吸困难、意识模糊等症状,特别是呼吸带有烂苹果味时,必须立即就医,以免延误最佳抢救时机。